1. 白内障(はくないしょう)とは
眼の構造はカメラによくたとえられ、カメラのレンズにあたる部分は水晶体(すいしょうたい)、フィルムにあたる部分は網膜(もうまく)と呼ばれています(図1)。そのレンズにあたる水晶体が濁ってくる病気が白内障です(図2)。
白内障は加齢現象ですので、だれでも起こりえる病気なのですが、白髪と同じく濁り方には個人差があり、白く濁ってくるとかすみ・ぼやけにより視力が低下したり、黄色く濁ってくる場合はまぶしさなどの症状が出たりと、様々な視力障害を引き起こします。また、加齢が原因となる以外にも、ステロイドなどの薬物による副作用、アトピー性皮膚炎や糖尿病などの全身疾患、他にも外傷によっても白内障が引き起こされることがあります。
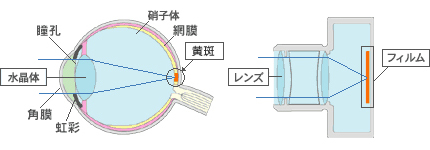
図1 目の構造 こちらより引用
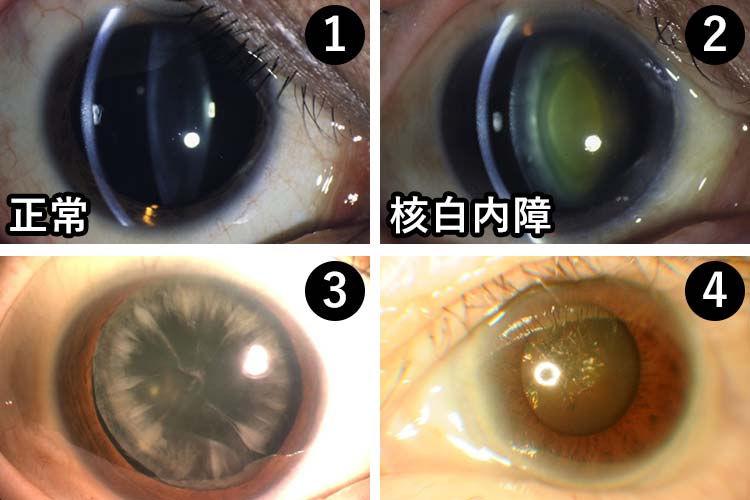
図2 ①左上:正常な水晶体、②右上:核白内障、③左下:皮質性加齢性白内障、④右下:少しロマンチックな感じですが、その濁り方から“クリスマスツリー白内障“と呼ばれています。
2. 白内障と診断されたら
初期の白内障の場合は点眼等により進行を予防しながら経過観察をしますが、白内障が進行して、日常生活に支障が出るようであれば、手術による治療を行うのが一般的です。
手術する時期はそれぞれの患者さんの生活環境や、仕事とのかねあいもあると思いますので、まずは医師とよく相談してみてください。
3. 白内障手術
白内障手術は、手術方法や機器の進歩により、昔より安全かつ正確に行うことができるようになってきました。手術は通常、麻酔の点眼(局所麻酔)だけで行います。手術中は痛みを感じない方が大半です(触られているという接触感や重い感じはあります)。しかし、人によっては手術中に使用する薬剤の水圧で痛みを感じる場合もあります。
当院の手術方法としては、常に患者様に“今痛みはいかがでしょうか?”などと声をかけながら手術をしておりますので、痛い場合は申し出ていただくことで、水圧を調整したり、適切な麻酔を追加したりすることで痛みを和らげるようにしておりますのでご安心ください。
4. 手術の種類
(1)超音波乳化吸引術(ちょうおんぱ にゅうか きゅういんじゅつ)(図3)
濁った水晶体を超音波で細かく砕いて吸い取ります。切開は小さく、手術時間も10-20分程度の短時間ですみ、術後の炎症も少なく術後の回復も早いです。ほぼ全例の白内障に対して実施されます。
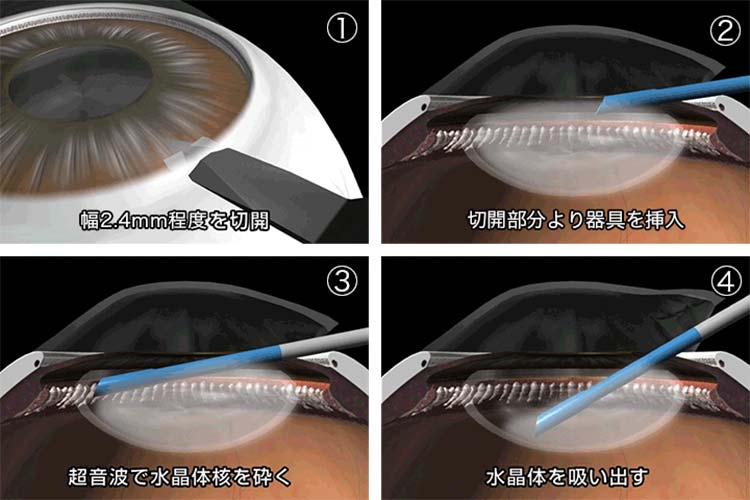
図3 超音波乳化吸引術
(2)嚢外摘出術(のうがい てきしゅつじゅつ)(図4)
超音波の機材がなかった昔の白内障手術に用いられていた方法で、重度に濁って硬くなった水晶体をそのまま取り出します。切開が大きくなり(約10mm以上)、術後に目を縫う(縫合)必要があります。前者と比較して手術時間もかかるうえ、術後の炎症も強く、回復が遅くなる場合があります。
この手術は、前述の超音波乳化吸引術の手術中に白内障が進行しすぎて、水晶体が硬い場合や、手術中に水晶体の袋が破れたりする合併症(後述)が起こった場合には、超音波で水晶体を砕くことができなくなるため、手術中に判断して、こちらの手術に切り替えることがあります。
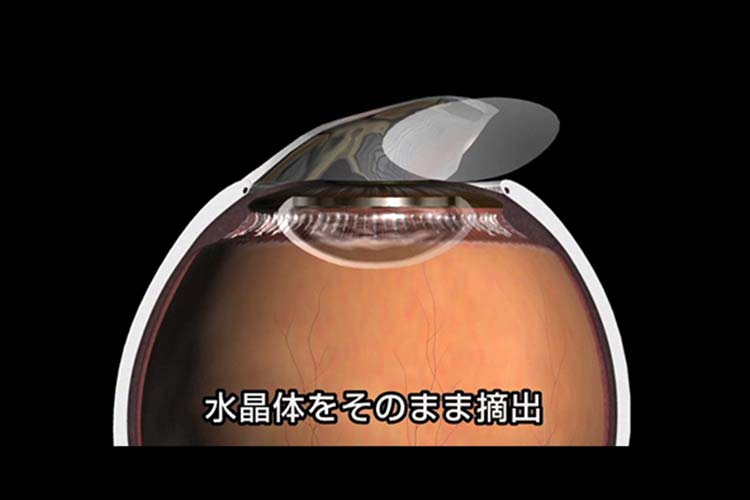
図4 嚢外摘出術
5. 眼内レンズについて
眼内レンズは、取り除いた水晶体の代わりに目の中に移植する人工のレンズです。(図5)設定した距離にピントを合わせる機能があり、コンタクトレンズとは違い、取り外しをする必要もありません。
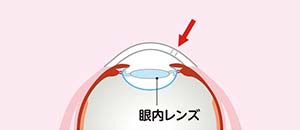
図5 眼内レンズ:水晶体嚢(すいしょうたいのう)の中に移植されます。
この時、大事なのが眼内レンズの度数をどうするかということです。眼内レンズの種類には大まかに単焦点眼内レンズと多焦点眼内レンズという2種類の眼内レンズがあります。
単焦点レンズは焦点が一つの代わりに、その距離(相談して決めます)の物が鮮明に見えるレンズであり、例えば遠方に焦点を合わせた場合は手元を見るのには老眼鏡が必要(図6)になったりしますし、近方に焦点を合わせた場合は遠くがぼやけるため、遠くを見るために日常的に眼鏡が必要(図7)になります。

図6 単焦点眼内レンズ:焦点を遠方に合わせた場合手元が見えにくい

図7 単焦点眼内レンズ:焦点を近方に合わせた場合遠くが見えにくい
6. 多焦点眼内レンズ(老眼矯正眼内レンズ)について
“老眼矯正レンズ” ともいわれる“多焦点レンズ” は焦点を複数持ちます。 それらの種類には、遠方から中間距離までがスムーズに見えるように焦点深度を拡張して設計された焦点深度拡張型レンズ(EDOF :Extended Depth Of Focus)や、 2焦点+深度拡張型を合わせたタイプで、遠方から近方まで連続して見えるように作られている連続焦点型レンズ、遠・中・近の3つ以上の焦点を持つ3焦点眼内レンズ や5焦点眼内レンズ等があります。 これらのレンズは、私生活であまり眼鏡をかけたくない場合に適応となりますが、光を遠近に振り分けている構造上、遠近がある程度見える(図8) かわりに、“ワクシング”という、ぼやけ感が少し出たり、 “ハロ” や “グレア” といった夜間に光がにじんで見える(図9) 可能性(個人差あり)があったりします。また、最近発売されたレンズには波面制御型焦点深度拡張レンズ(Vivity:詳細はこちら) という、ハロ・グレアを抑えられているレンズもあります。多焦点レンズは選定医療適応となっているものと、自費での取り扱いになっているレンズがあります。

当院は厚生労働省認可の選定療養施設となっておりますので、単焦点眼内レンズ・多焦点眼内レンズをともに扱っており、その際には、ご自身にあった見え方になるよう焦点距離を相談して決定しつつ、当院では乱視補正のレンズも使用していますので、相談の上ご本人に合った適切なレンズを選択するということになります。
なお、移植した眼内レンズによる異物感はなく、ほぼ半永久的に使用で、手術後一か月ほどでレンズの位置が安定したら、必要に応じて眼鏡を処方します。

図8 多焦点眼内レンズ:遠近両方が見えやすい(レンズの種類により見えやすい部分と見えにくい部分が出ることはあります)

図9 光のにじみ:
左(通常:単焦点レンズ、焦点深度拡張レンズ)
右(グレア・ハロー・スターバースト:連続焦点レンズ、3焦点レンズ)
7. 乱視矯正を重視した白内障手術について
乱視というのは主に角膜の歪みなどで、入ってくる光がきれいな焦点を結ぶことが出来ない状態をいいます。簡単に示すと図のように(図10)綺麗なバレーボールのような球状の角膜(眼球)であれば、乱視がないために入ってきた光がきれいに網膜に焦点を結ぶのですが、角膜(眼球)がラグビーボールのようにゆがんでいる場合、入ってきた光が網膜にきれいに焦点を結ばずに、ぼやけて見える状態となってしまい、しっかりとした視力を得るためには眼鏡が必要となります。
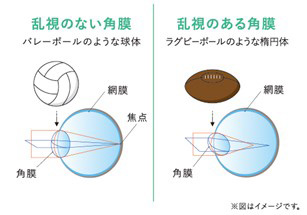
図10 乱視のない角膜と、乱視のある角膜の焦点差
ですので、せっかく白内障手術をするのであれば、その際に乱視を矯正することができればより良い視力が得られるという事で、当院では積極的に白内障手術時に乱視矯正の白内障手術も実施しております。
具体的には、下図右のような乱視を補正することができるトーリック眼内レンズを手術前検査によって求めた角度に眼内に固定することで、乱視を矯正することができます。(赤い矢印の部分に乱視を矯正するレンズの角度を参照する“点“がついていて、これを乱視矯正として指定された角度に固定することで乱視を限りなく少なくすることができます。)
また、院長は過去にも眼科手術学会などで、白内障手術時の乱視矯正が有用であることを報告(表1)しておりますので、乱視が強くて困っている方は相談してください。

表1 “トーリック眼内レンズによる白内障術後早期の視力推移の比較”
2016年眼科手術学会上田報告より抜粋
8. 合併症について
白内障手術は、高度に完成された手術であり、以下にあげる合併症の心配は極めて低いですが、『ゼロ』ではないことをご理解ください。手術中は合併症が起きないよう慎重に手術を実施しますが、万一合併症が起きた場合には適切な処置を行い、正常な状態に戻るよう最善の処置を実施します。
(1)前房(ぜんぼう)出血
眼の中に出血が起こり一時的に見にくくなることがあります。
(2)後嚢(こうのう)破損
水晶体は、“チン小帯”という周辺組織に支えられた状態で眼内に存在します。過去に眼をぶつけたことでチン小帯が弱くなっていたり、加齢や何らかの眼の病気の後遺症など水晶体の袋がもろい場合は、袋の後ろの部分(後嚢:こうのう)が破損(図11)することがあり、人工レンズの移植を後日、再手術で行うことがあります。

(図11) 破嚢:水晶体の後嚢がもろくて破れた状態
(3)駆逐(くちく)性出血
数万人に一人、突然眼の奥で大出血がおこって、失明まで至る場合があります。原因ははっきりとわかっていませんが、高血圧の方にリスクが高いといわれていて、場合によっては手術をいったん中止とする可能性があります。
(4)角膜内皮(ないひ)損傷
角膜の裏側の細胞に傷がつくことです。特に白内障が進行している場合には、起きやすくなり、ひどい場合には角膜が濁って見えにくくなり(水疱性角膜症)、回復するためには角膜移植が必要になる場合があります。
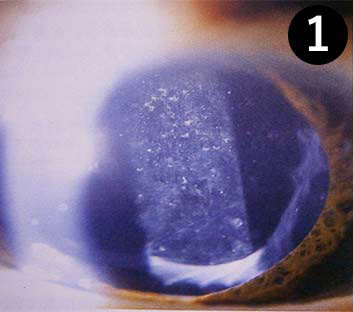
(5)術後眼内炎(図12)
数千人に一人発生すると言われている術後の目の感染症です。白内障手術には小さくとも切開の傷が存在します。この部位などから細菌が目に中に入ったりして、感染が起きることがあり、最悪の場合失明につながることもありますので、手術後に持続的に急な痛みが出たり、視力が急激に落ちた場合はすぐに受診してください。
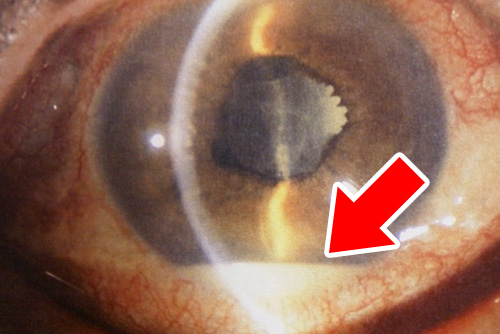
図12 術後眼内炎:眼の中に“膿“(矢印の白い部分)がたまっています。
(6)レンズ偏位
人工レンズが入った袋(水晶体嚢)はチン小帯に支えられた状態で目の中に存在することになります。チン小体が脆弱であったり、水晶体カプセルの収縮により眼内レンズが手術後しばらくして、ずれる(偏移)ことで視力に影響が出る可能性があります。
(7)後発白内障
手術の時に残存した水晶体細胞が手術後に増殖することで、手術後に数ヶ月~数年してから、人工レンズの裏面に混濁を生じることがあり、これを後発白内障(図13)といいます。しかし、この合併症については、発生した場合は外来でレーザーを使って痛みなく、すぐにきれいにする(図14)ことができます。
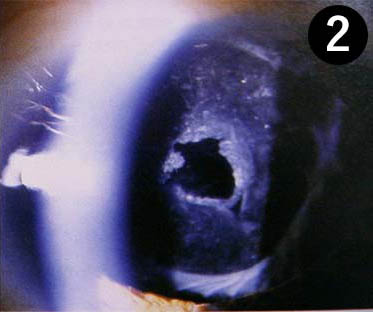
(8)のう胞様黄斑浮腫
手術後、“黄斑”という、ものを見る中心の部分に”むくみ”がでる場合があります。術後2-3か月の間に起きやすいといわれており、その予防のために、しばらく点眼を継続していただきますが、万一発生した場合は状況に応じて点眼薬や内服薬で治療をします。
(9)眼内レンズ度数ずれ
眼内レンズの度数は、機械で人間の眼球の大きさを計測した値から逆算して求めます。器械による測定ですので、その数字に多少の誤差が出ることがあります。通常は無視できる程度の誤差なのですが、その誤差が大きい場合、予定していた見える距離(焦点)にズレが生じる場合がありえます。その場合、多少のズレは眼鏡で補正することになりますが、あまりにズレが大きい場合は再手術を計画することがあります。
9. 白内障手術を受けることのメリット・デメリット
メリット
- 大半の方では濁りが取れることで、かすみ感がとれて視力が改善します。
- 人口レンズを移植することで、近視や遠視、乱視などが軽減する場合があります。
- 白内障手術を受けたあとは、後発白内障(後述)といわれる術後の濁りが出ることがありますが、こちらは外来で痛みもほとんどなく2-3分でレーザーによる治療ができます。従って、基本的には2度目の手術(メスを入れるという意味で)を受ける必要はありません。
- 白内障は白髪と一緒で一方通行で進行する加齢現象であり、その本質は水晶体=レンズが加齢とともに濁りつつ“硬くなる“病気です。従って、長期間放置して白内障が進行しすぎると、水晶体が硬くなってしまい、超音波でレンズを砕くのに時間がかかり、前述した合併症である破嚢等をおこしやすくなります。そのため白内障が重度化する前に、早めに手術を受けた方がレンズを砕くときの合併症を発症する確率が少なくて済みます。
デメリット
- 手術を受けるという心理的ストレスはあると思います。
- もちろんですが医療行為ですので費用が発生します。
- ほとんどの方は経験なく終わるはずなのですが、上述の様な合併症にみまわれる可能性があります。
- 手術前後は、術後の感染症など合併症のチェックのために数回にわたる通院が必要となります。
いずれにしても、手術を受けるというのは得られるメリットとデメリットを勘案して、メリットが大きい場合に適応となると考えられますが、そのあたりは個人の考え方もあると思います。医師とよく相談して手術を決定されてください。
10. うえだ眼科クリニックにおける、初診から日帰り白内障手術の流れとその後の診察
大まかに以下の流れに沿って日帰り白内障手術を実施します。
(1)初診
初診時にしっかりと他の病気が無いか一通りの検査を実施し、白内障の程度を評価したうえで、具体的な手術の日程を決定します。この際、眼底検査といって瞳孔を特殊な目薬で大きく開いて網膜の病気があるかを調べます。
この検査をすると4-5時間は眼がぼやけて見えにくくなるため、帰るときに自動車や自転車の運転は危ないですので、受診をされる際は必ず公共交通機関でご来院ください。
(2)手術前の検査
眼の中に入れる眼内レンズの種類を決めるための検査と手術の説明のために受診していただきます。人によっては数回にわたって検査が必要な場合もあります。この時に手術の合併症の説明を実施して、眼内レンズ種類の選定について医師と相談をしますので、単焦点眼内レンズがいいのか、多焦点眼内レンズがいいのかなど、当院でお渡しする白内障のパンフレットを熟読いただき決定して頂くこととなります。当院では全体での白内障の説明会ではなく個別の相談で対応しています。
(3)手術当日
当院では火曜の午後に日帰りで手術を実施しているため、手術の順番にもよりますが、おおむね13-15時に来院していただき、手術前の点眼などの処置を実施します。手術室には場合によっては緊急対応に備えて、点滴を入れたまま入ることになります。手術の時間は手術室に入ってから出るまでは概ね20分程度であり、そのあと少し休憩してから眼帯をしたまま帰宅となります。
その後は、翌日に再受診して検査をした後は、眼帯がとれて目が使えるようになります。その後は、点眼を医師の中止の指示があるまで続けることが重要です。
(4)手術後の外来
手術の翌日、3-4日後、1週間後でそれぞれ受診して、問題がなければ、徐々に診察の期間を延長しながら経過観察をしてゆきます。
(5)術後の眼鏡について
当院では、単焦点眼内レンズと多焦点眼内レンズを使用していますので、術後の視力推移をみて老眼鏡および近眼鏡が必要な場合は、1ヵ月ほどして視力が安定したのを確認した後に必要に応じて眼鏡を作成していただくこととなります。
11. 手術前後の行動制限の目安について
よく患者様に手術前後はお風呂や洗顔をどうすればいいのか、ゴルフや旅行に行ってもいいのかなどと質問を受けることがありますので、当院でまとめました手術前後の行動制限の目安一覧を示します、参考にされてください。
手術前後の行動制限の目安など
| 内容 | 中止する期間 | |
|---|---|---|
| 仕事 | 事務(テレビ・パソコン・スマホ含む) | 翌日から可能 |
| 力仕事 | 1週間 | |
| タクシー・トラック | 2~3週間 | |
| 運動 | 散歩 | 2~3日 |
| ゴルフ・ヨガなど軽い運動 | 1週間 | |
| ダンスなど激しい運動 | 2週間 | |
| 水泳(プール等不潔な水への入水) | 1か月 | |
| 登山(本格的なもの) | 1か月 | |
| 趣味 | 楽器演奏(弾く) | 1週間 |
| 旅行 | 2週間 | |
| カラオケ | 2週間 | |
| 楽器演奏(叩く・吹く) | 2週間 | |
| マッサージ | 電気 | 翌日から可能 |
| 揉み | 2~3日 | |
| 叩き・振動 | 1週間 | |
| うつ伏せ・圧迫 | 1~2週間 | |
| その他 | コンタクト(ソフト) | 手術前検査3日前~中止 手術後の使用は推奨しません |
| コンタクト(ハード) | 手術前検査1週間前~中止 手術後の使用は推奨しません |
|
| タバコ | 翌日から可能 | |
| 犬の散歩(小型) | 2~3日 | |
| 車の運転 | 2~3日以後視力安定するまで | |
| 犬の散歩(大型) | 1週間 | |
| 髪染め | 1週間 | |
| 手術後のメガネ作成 | 2週間~1か月 |
12. 手術までの概ねの待ち時間
当院では現在、火曜日の午後が手術日となっており、おおむね初診で来院されてから2~3カ月位が手術までの待ち時間となっております。申し込み順となっておりますので、興味のある方は、まずは初診で受診されて相談してみてください。
13.“入院手術と日帰り手術の違い”と“難症例の白内障への対応”
当院は日帰り手術を実施しております。大きな病院などでは、白内障手術を入院で実施しているところもあり、日帰り白内障手術との違いについて患者さんによく質問されることがありまますが、どういう違いがあるかというと、実際のところ手術方法には違いはありません。
日帰りの場合は手術の当日に帰宅して、翌日再度受診して手術翌日の診察をする。入院手術の場合は、手術の翌日に診察をしてから帰宅する。というのが大きな違いです。
では、具体的にどんな方が入院手術を希望されるかというと、手術前後にゆっくりと病室で休息をとりたい方は入院を選択されますし、足腰が悪くて頻回の通院が困難なご高齢の方は、ご家族による病院への送り迎えの回数が少なくて済むというメリットはあるので、入院手術を選択されることがあります。他にも、加入されている任意保険が入院でないと費用負担が出ない(日帰りでは出ない)場合などもあり、その場合は入院手術を希望されることがありますので詳しくは加入されている保険会社にお問い合わせください。
また、当院では院長は瞳孔が開きにくい症例や、進行してしまった成熟白内障と呼ばれる難症例の白内障にも対応しておりますので、他院で難しいといわれた白内障の方も相談されてください。
14. 手術費用や医療費控除について
こちらの多焦点レンズのページにまとめましたので、以下のリンク先をご参照ください。
(多焦点レンズ:9,手術費用について。)


診療科目:眼科一般
〒167-0022
東京都杉並区下井草3-41-1 パロ下井草2F

| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日・祝 |
|---|---|---|---|---|---|---|---|
| 9:30~13:00 | ● | ● | ● | - | ● | ▲ | - |
| 15:00~18:30 | ● | 手術 | ● | - | ● | - | - |
休診日:木曜日、土曜日午後、日曜日、祝日
▲土曜のみ9:00〜13:00
※受付時間は診療終了30分前まで
※火曜午後は手術のため一般外来は実施しておりません






