1. 糖尿病網膜症とは
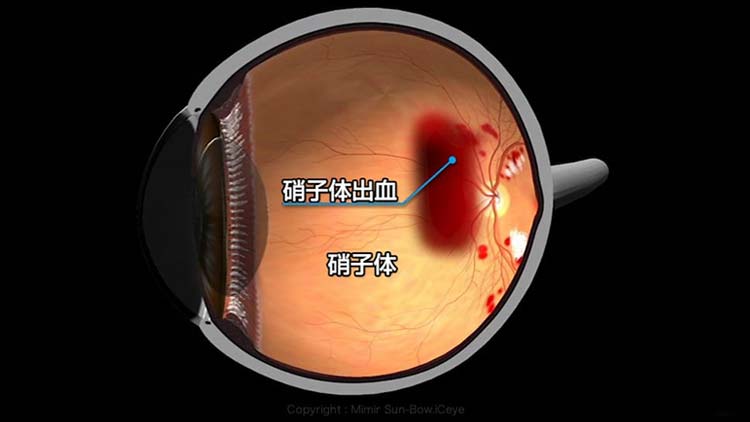
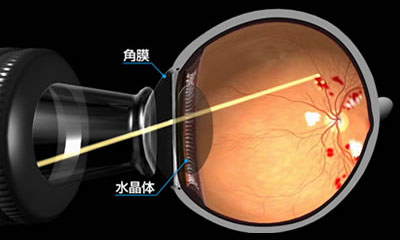
読んで字のごとく糖尿病の患者さんの眼に発生する網膜症(もうまくしょう)という網膜の病気です。糖尿病自体はよく耳にする病気だと思いますが、この病気の怖いところは全身に様々な病気を引き起こすことで、眼に発生してくる合併症が ”糖尿病網膜症” です。特徴として、糖尿病の方は網膜の血管が詰まりやすくなるため、血管閉塞を起こして、網膜の機能障害を引き起こすのが主な病気の原因です。その症状は初期には自覚できない程度ですが、無治療でいると徐々に進行して、突然眼の中で出血(硝子体出血:図1)を起こしたり、網膜剥離(糖尿病性増殖網膜症)を起こして失明に至ります。
病状の進行については、まず最初に網膜の血管が詰まると、網膜に無血管帯(むけっかんたい)が発生します。すると、周辺の血管が拡張して血管内の水分が漏出したり、出血がおこります。さらに、無血管帯が広がると、周辺の網膜が酸素不足の状態になり血管を拡張させる物質や、新しい血管を増殖させる因子が放出され、新生血管といわれる血管が生まれてきます。ところが、この血管は非常に脆いために破れやすく、いったん破れると硝子体出血が生じて数時間で見えない状態に陥ることがあります。出血は数ヵ月で吸収してゆくこともありますが、出血を繰り返すと、網膜の前に蜘蛛の巣のような、出血の“かさぶた”がたくさんできて網膜を牽引するため、網膜剥離に進展して失明にいたります。また、それらの新生血管が目の前にも発生してくると新生血管緑内障という病気になり視野が欠けるだけではなく、痛みが出現する場合もあります。
糖尿病の発症後、網膜症にかかるまでの期間は、糖尿病の重症度、血糖コントロールの度合いなどによって一概にはいえません。しかし、糖尿病にかかってから7〜10年程度で発症するケースが多いと言われていて、発症年数は重症度と密接な関係があることはわかっています。糖尿病発症後20年超では、75%の人が糖尿病網膜症を発症していると報告されています1)ので、定期的な眼科通院により早期発見早期治療を心がけてください。
1)Incidence and progression of diabetic retinopathy in Japanese adults with type 2 diabetes: 8 year follow-up study of the Japan Diabetes Complications Study (JDCS). Kawasaki et al
2. 症状
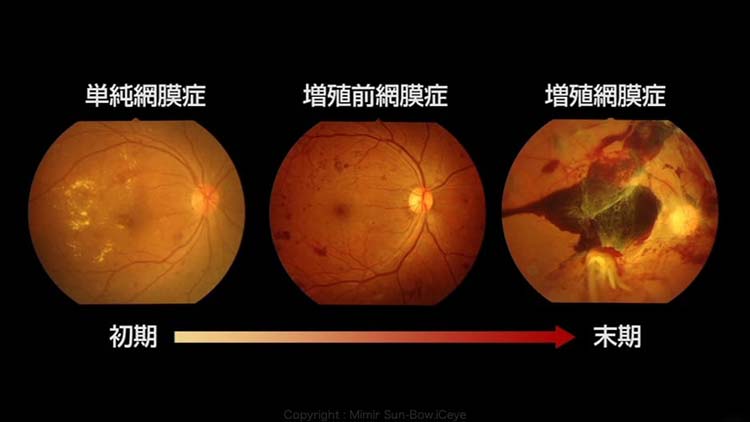
糖尿病網膜症は段階的に悪化してゆく病気ですが、問題となるのが眼の中で出血や網膜のむくみが起きるまでは症状がほとんどないと言うことです。逆を返せば症状が出てきたときにはかなり重傷になっている場合があり、網膜血管が損傷して起こってくる病気のため、元の正常な網膜に戻すのが困難というのがこの病気の大変なところです。その進行の段階としては大まかに3種類に分類されており、①単純網膜症、②増殖前網膜症、③増殖網膜症に分類されていますが、増殖前網膜症まで進行して初めて症状が出てくる人が大半です。
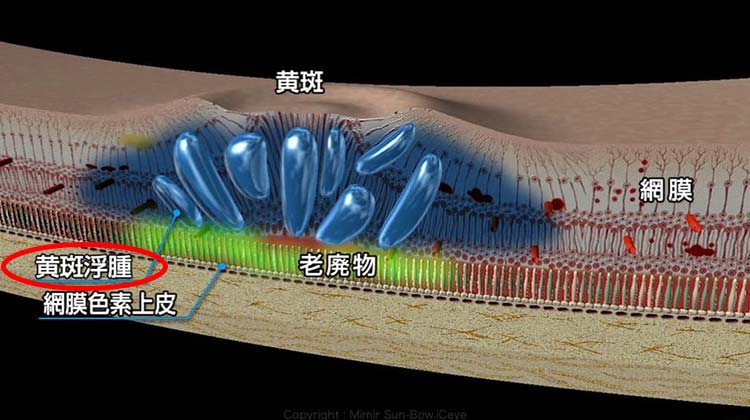
また、上記の分類とは関係なく、黄斑という網膜の中心部分にもろくなった血管から血液成分が漏出すると、水が溜まってむくみが出てくるため重度の視力低下を認め(④糖尿病性黄斑浮腫)、治療をしても繰り返しむくみが出やすい状態になる方もいます。
①単純網膜症(図2)
糖尿病により網膜の血管が壊れ始めた初期状態で、網膜血管に血管のコブができたりすることで、弱くなった網膜から血液の成分である血漿(けっしょう)が漏れ出すことで、網膜に老廃物などがたまったり、小さい出血などが起きてきます。この段階では症状はほとんどありません。
②増殖前網膜症(図2)
さらに血管が傷害されることで大きめの出血や、逆に網膜血管が詰まることで網膜への血流が滞ったり、大きめの網膜出血が起きてきたりします。この段階においても、網膜の中心部分に出血が起きたり、網膜のむくみが出ない限りは自覚症状には乏しいことが多いです。
③増殖網膜症(図2)
網膜が循環障害を起こし、新生血管という破れやすい血管が発生してきて、それらが破れることで眼の中に出血を起こしたり、それらによって起こってきた増殖膜(ぞうしょくまく)が網膜を牽引して網膜剥離を起こすと、視野が欠けて見えなくなってきます。
④糖尿病性黄斑浮腫(図3)
イメージの様に、もうまくの中心部分に水が溜まってくる状態で張り、上記のどの病期においてももうまくの血管が障害をおっていると発生する可能性があります。
3. 治療法
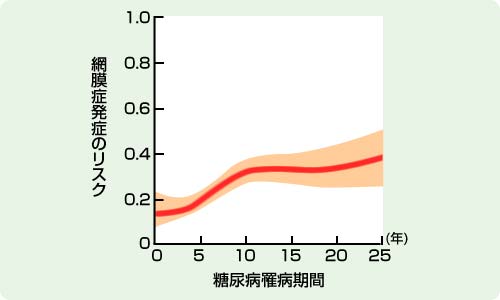
糖尿病網膜症の治療としてもっとも大事なのは糖尿病を悪化させないことで、日本における糖尿病網膜症を悪化させないための治療指標は、HBA1Cの値が8.0%未満とされています1)が、長期間糖尿病でいると、いくら治療をしっかりしても、HBA1Cの値にかかわらず糖尿病網膜症が進行する人が一定数いることが分かっており(図4)2)、大事なのはしっかりと定期的な経過観察の上で、必要な時期に必要な治療を実施するという事です。
2)Diabetic Risk Factors – Patient information document. www. diabetes. co. uk/ Diabetic-Risk-Factors.html Accessed July 2010.
糖尿病網膜症を発症した場合は、病状に応じた治療が必要であり、治療方法としては、以下の①網膜光凝固術②抗VEGF硝子体注射③硝子体手術に分類されます。
①網膜光凝固術
内科でしっかりと糖尿病の治療をして頂くことは必ず必要です。しかし、いったん網膜症が進行すると、たとえ血糖コントロールが良好でも眼科的治療をしないと、網膜症は悪化していきます。ですので、通常は最初にレーザーによる網膜光凝固術(図5)が施行されます。この治療は、網膜出血や浮腫を改善させる作用があることはもちろん、無血管帯である機能しなくなった網膜にレーザーを照射して、網膜細胞を”間引き”することで周辺部の酸素不足を相対的に改善させることや、これらの部分からの有害な物質の放出を防止する作用があります。
しかし、網膜光凝固術は、網膜細胞をレーザーで熱凝固する治療ですので、レーザーで凝固された部分の視野が欠けて、点状に視野が欠ける自覚症状が出る場合もあります。また、症例により網膜の浮腫をとるために中心部分に網膜光凝固を実施した場合、中心部分の視野が欠けて暗点といわれる見えにくい部分が出現したり、浮腫の悪化のために視力低下をきたす場合もあります。
②抗VEGF硝子体注射
抗VEGF硝子体注射というのは、VEGFという網膜にむくみを起こしやすくするホルモンの一種の機能を低下させる薬剤(=抗VEGF剤)を直接眼球に注射で打つことで、網膜のむくみを改善させることができる治療です。
その効果は簡単に言うと網膜の血管を丈夫にしたり、新生血管を縮退させることで網膜のむくみを改善させることが可能であり、近年の眼科医療では網膜への内科的治療としては中心的な役割を担っている治療であり、比較的危険性は低いとされていますが、薬剤ゆえに効果が数か月で切れることがあります、そういった場合は繰り返し治療が必要になる場合があります。
なお、当院でも実施している治療であり詳細は、抗VEGF硝子体注射の項目で説明しておりますので詳細ページをご参照ください。
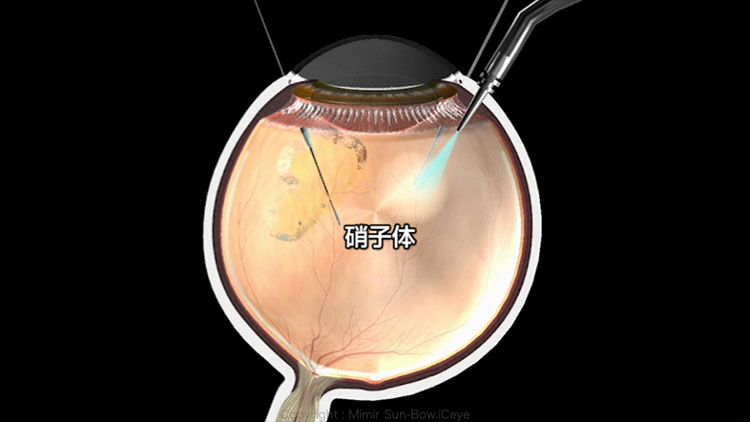
③硝子体手術
糖尿病網膜症で視力が落ちる一番の原因は、黄斑(おうはん)という、ものを見るときに中心として働く網膜の中心部分の組織に水がたまるために機能が低下するか、眼の中に出血がおこると硝子体という透明なゼラチンの組織に出血が混ざるため、黒いカーテンが掛かったかのように見えにくくなったり、網膜剥離が起きることで網膜が機能しなくなって視力が落ちます。
この場合、眼の中の出血して濁ってしまった硝子体を直接手術で切除する硝子体手術(図6)が行われることがあります。当院では、実施していないため、適切な時期に手術が必要であれば、紹介をして手術を計画します。
4. その他
糖尿病網膜症は無治療だと次第に進行するため、まずはしっかりとした経過観察ともに糖尿病を悪化させないことが大事です。また、悪化の際には光凝固術によりこの進行を遅らせたり、進行を停止させる事が第一に有効ですので、まずは眼科の担当医と相談の上、定期的な診察をしっかりと受けてください。
なお、当院では糖尿病眼手帳(図7)を配布しております、内科で配布している糖尿病手帳と合わせて治療に活用していただけますので、持っていらっしゃらない方は受付まで声をおかけください。



診療科目:眼科一般
〒167-0022
東京都杉並区下井草3-41-1 パロ下井草2F

| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日・祝 |
|---|---|---|---|---|---|---|---|
| 9:30~13:00 | ● | ● | ● | - | ● | ▲ | - |
| 15:00~18:30 | ● | 手術 | ● | - | ● | - | - |
休診日:木曜日、土曜日午後、日曜日、祝日
▲土曜のみ9:00〜13:00
※受付時間は診療終了30分前まで
※火曜午後は手術のため一般外来は実施しておりません






